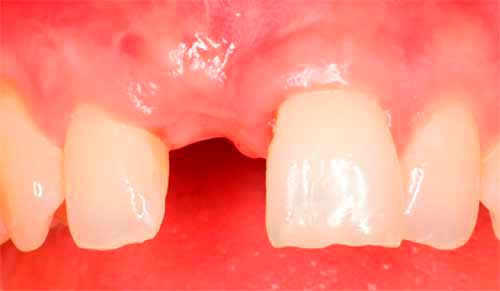
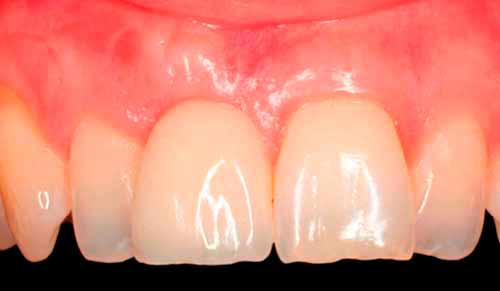
Одно из главных условий проведения классической имплантации — наличие у пациента достаточного объема костной ткани. Чтобы имплант прочно удерживался в кости, он должен быть окружен ею со всех сторон минимум на 2 мм. Тогда и сама титановая конструкция, и установленный на нее протез прослужат пациенту долго. Однако недостаток костной ткани еще не означает, что имплантация невозможна. Хирурги научились увеличивать объем кости с помощью различных методов остеопластики. Направленная костная регенерация — одна из таких методик, которая позволяет наращивать кость как в ширину, так и в высоту. Ниже мы подробно ответили на вопросы, связанные с проведением этой процедуры.

Почему вообще возникает дефицит костной ткани?
Самая часта причина — естественная атрофия (рассасывание) кости после потери зуба.
В норме здоровое состояние кости челюсти поддерживается нагрузкой, которая при жевании передается через корни зубов. После потери зуба нагрузка исчезает. Сосуды, питавшие зубной корень, постепенно отмирают, а значит, в челюсть перестает поступать достаточное количество питательных веществ. Со временем и костные, и мягкие ткани в месте дефекта начинают уменьшаться в объеме. Пациенты могут заметить это по изменению контура десны.
Как показывают исследования, наиболее интенсивно кость атрофируется в первые 2-4 месяца после удаления зуба. Именно поэтому стоматологи советуют не затягивать с имплантацией — достаточно подождать 1-2 месяца, пока заживут мягкие ткани.
Другими причинами дефицита кости могут стать:
- Травматичное удаление зуба. При неаккуратном удалении хирург ломает костные стенки лунки, в которой размещается зуб. Поврежденная ткань существенно уменьшается в объеме, и проведение имплантации становится затруднительным. Чтобы избежать проблем, удалять зуб лучше у хирурга-имплантолога, который постарается провести процедуру максимально бережно.
- Потеря зуба при пародонтите. Пародонтит — воспаление тканей, окружающих зуб. К ним относятся поверхность корня зуба, костная стенка лунки, связки и десневое прикрепление. Заболевание развивается в результате скопления налета и активного размножения бактерий под десной. Если пародонтит долго не лечить, он приводит к практически полному разрушению лунки и выпадению зуба. Для установки импланта утраченный объем кости приходится наращивать с помощью направленной костной регенерации или других методов остеопластики, применяемых при пародонтите.
- Периодонтит. Это воспалительный процесс, который охватывает ткани, окружающие корень зуба. Чаще всего периодонтит становится следствием нелеченного кариеса. Разрушению подвергаются вначале связки, удерживающие зуб в лунке, а потом и костная ткань самой лунки. Если лечение невозможно, врач удаляет зуб вместе с зоной пораженных тканей.
- Врожденные дефекты развития.
- Травмы челюсти.
Всегда ли атрофируется кость после потери зуба?
Не всегда, но очень часто. По нашим наблюдениям, примерно 60-70% пациентов перед имплантацией требуется проведение направленной костной регенерации или других методов наращивания кости.

Точных данных о том, что именно влияет на степень атрофии кости, у специалистов нет. Даже у одного пациента убыль костной ткани в разных местах зубного ряда через одинаковое время после потери зуба может быть разной. Однако известны факторы, которые способны ускорить или замедлить атрофию. Например, ношение съемных протезов, в том числе выполняющих эстетическую функцию «бабочек», способствует более быстрому рассасыванию кости. А размещение в лунке удаленного зуба специального биоматериала (метод «консервации» лунок) помогает замедлить этот процесс.
Почему нельзя просто выбрать имплант поменьше и поставить его в ту кость, которая есть?
Имплант устанавливается не только ради «красоты». Его задача — полностью восстановить функции утраченного зуба. Но для того чтобы имплант работал так же, как родной зуб, он должен максимально соответствовать его размеру и положению в челюсти. Поэтому на место передних и боковых зубов имплантологи устанавливают относительно тонкие и длинные импланты, а на место жевательных — более широкие и короткие. Если нарушить это правило и поставить имплант тоньше и короче, чем нужно, жевательная нагрузка на челюсть будет распределяться неправильно. Кость вокруг шейки импланта продолжит атрофироваться. Со временем это приведет к периимплантиту (воспалению костной ткани) и отторжению импланта.
В чем суть направленной регенерации костной ткани?
При направленной костной регенерации (сокращенно — GBR, от англ. guided bone regeneration) врач заполняет костный дефект заменителем кости, который фиксирует с помощью так называемой барьерной мембраны. После операции вокруг трансплантата формируется каркас из кровеносных сосудов и клеток — остеоцитов, которые продуцируют новую кость. Постепенно искусственный материал полностью заменяется собственной костной тканью пациента. В зависимости от объема дефекта и типа используемого трансплантата, этот процесс может занять от 2 месяцев до полугода.

Барьерная мембрана, которая применяется при направленной регенерации костной ткани, размещается между трансплантатом и десной. Она выполняет две функции:
- Служит каркасом для костного заменителя. Мембрана крепится к сохранившейся кости винтами или пришивается нитями, препятствуя смещению костного заменителя.
- Изолирует трансплантат от десны. В сравнении с костной тканью, десна обладает большей способностью к регенерации (самовосстановлению). Если после операции не изолировать ее от трансплантата, она прорастет в него быстрее, чем кость.
Какие костные заменители используются для направленной костной регенерации в стоматологии?
Вообще, для проведения остеопластики используются 2 группы материалов:
- Собственная кость пациента (аутотрансплантат). Аутотрансплантат получают из кости челюсти или других частей тела пациента (например, из бедренной кости или кости голени). Этому материалу отдается предпочтение при больших костных дефектах, поскольку аутотрансплантат содержит живые клетки, которые участвуют в процессе регенерации кости. Размещенный в месте дефекта, аутотрансплантат постепенно рассасывается и замещается новой костью. Неудобство метода заключается в том, что рассасывание аутогенного материала происходит быстрее, чем образуется новая костная ткань. В результате объем нарощенного участка оказывается на 30-60% меньше, чем объем заложенного материала. Еще один минус: забор аутротрансплантата сопряжен с дополнительной хирургической травмой для пациента, а значит, и с более тяжелым реабилитационным периодом.
- Костнозамещающие материалы. В отличие от аутотрансплантатов, костнозамещающие материалы не содержат живых клеток, поэтому в процессе регенерации кости не участвуют. Но они создают необходимый объем в месте дефекта. Новая костная ткань начинает формироваться со стороны костных стенок дефекта к его центру и постепенно вытесняет трансплантат. При этом объем заложенного материала практически не теряется.
К костнозамещающим материалам относятся:
- Донорская кость (аллотрансплантат). Обычно ее получают от трупов. Достоинство такого материала в том, что его можно хранить и создавать из него банки костных тканей. Для того чтобы исключить риски передачи заболеваний, аллотрансплантаты специальным образом обрабатывают и замораживают.
- Костная ткань животных (ксенотрансплантат). Основные источники ксенотрансплантатов — кости крупного рогатого скота, реже — свиньи. Путем нагревания из материала удаляют белки, чтобы он не вызывал аллергическую реакцию после пересадки. И ксено-, и аллотрансплантаты выпускаются в форме порошков.
- Синтетические трансплантаты. Представляют собой гранулированную массу на основе фосфатов кальция.
При небольших дефектах направленная регенерация костной ткани чаще проводится с животной костью или синтетическими материалами. Но если нужно заместить достаточно большое пространство, хирург использует смесь из костного заменителя и стружки собственной кости пациента. Такой подход позволяет добиться более быстрого восстановления костной ткани и сохранить объем заложенного материала. Аутотрансплантат чаще забирают из нижней челюсти пациента.
Какие бывают мембраны?
Существует 2 типа мембран: резорбируемые и нерезорбируемые. Первые самостоятельно рассасываются в течение 6-24 недель после операции. Вторые — не рассасываются, их удаляют спустя несколько месяцев.
В сравнении с нерезорбируемыми, рассасываемые мембраны хуже держат форму, поэтому, как правило, применяются в работе только с небольшим дефектами (когда требуется воспроизвести не более 2 мм кости). В остальных случаях надежней использование нерезорбируемых мембран.
В чем плюсы и минусы метода?
Плюсы:
- Относительно низкая травматичность. Операция проводится без массивных разрезов. Пациенты после нее полностью восстанавливаются за 1-2 недели.
- Простота выполнения. Направленная костная регенерация в стоматологии считается одной из самых простых хирургических процедур, не требующей от врача большого опыта. Без проблем с ней справляются даже начинающие хирурги.
Минусы:
- Высокая стоимость. Материалы, необходимые для проведения операции (мембраны, костные заменители, винты), стоят довольно дорого. В среднем направленная костная регенерация в области одного зуба обходится пациентам в 40-70 тыс. рублей.
- Сложность восстановления больших дефектов. При сильном дефиците кости имплантологи используют другой метод остеопластики — аутотрансплантацию крупных костных фрагментов. Эта операция сопряжена с большей травмой для пациентов, но в сложных случаях более эффективна.
Когда противопоказана направленная регенерация костной ткани?
Противопоказаниями к операции служат:
- Курение. Никотин ухудшает заживление тканей и замедляет формирование новой кости.
- Плохая гигиена полости рта. Зубной камень и налет — это источники болезнетворных бактерий, которые могут стать причиной инфекционных осложнений после процедуры.
- Дефицит мягких тканей. После операции края разрезанных слизистых оболочек должны быть плотно сведены вместе, чтобы в рану не проникла инфекция и не вызвала отторжения костного трансплантата. Если мягких тканей недостаточно, герметично закрыть рану не получится.
- Большие костные дефекты.
- Туберкулез.
- Онкозаболевания.
- Беременность.
- Период лактации.
- Нарушения свертываемости крови.
- Психические расстройства.
- Обострение хронических патологий.
- Первые 3 месяца после перенесенных инфарктов миокарда, инсультов.
- ОРВИ.
Как проходит подготовка к операции?
Обязательно проводится томографическое исследование, по данным которого врач оценивает состояние кости челюсти и подбирает подходящую методику остеопластики. Для оценки общего состояния организма пациенту назначаются общий анализ крови, коагулограмма, анализы на ВИЧ, сифилис и гепатит.
Болезни зубов и десен повышают риски инфекционных осложнений после операции. Если они есть, пациент направляется на лечение к стоматологу-терапевту.
За неделю до операции необходимо отказаться от приема препаратов, снижающих свертываемость крови, и воздержаться от курения.
Как проводится сама операция?
Направленная костная регенерация при имплантации обычно проводится под местной анестезией. Но если пациент боится стоматологических манипуляций, врач может использовать общий наркоз.

Операция проходит в 4 этапа:
- Предварительно обезболив десну, хирург делает разрез вдоль лунки отсутствующего зуба и несколько разрезов по бокам. Затем отслаивает десневые лоскуты и обнажает кость.
- Недостающий участок кости замещается костным материалом. Трансплантат покрывается биомембраной так, чтобы ее края выступали за его границы на 2-3 мм. Если есть риск, что мембрана может быть вдавлена десной внутрь дефекта, поверх нее накладывается титановая сетка.
- В зависимости от ситуации, мембрана крепится к сохранившейся кости стоматологическими винтами (пинами) или фиксируется швами.
- Края раны сводятся и зашиваются.
Все манипуляции занимают 1-1,5 часа. Остеопластика при пародонтите и периодонтите проводится так же, как при здоровых тканях челюсти.
Когда устанавливается имплант?
Зависит от ситуации. Если у пациента сохранилось достаточно кости для того, чтобы имплант можно было закрепить в правильном положении, врач сочетает имплантацию с остеопластикой. В этом случае вначале в кости фиксируется имплант, затем размещается костный материал.

Если костной ткани недостаточно, направленная костная регенерация проводится отдельным этапом. А имплант устанавливается спустя 3-4 месяца.
Как проходит реабилитация?
Как любое хирургическое вмешательство, направленная регенерация костной ткани сопровождается непростым реабилитационным периодом. Первые дни после операции пациентов беспокоят боль, синяки и отеки. Периодически могут возникать небольшие кровотечения из раны.
Отечность нарастает к 3-4 дню, затем постепенно идет на спад. Длительность и выраженность болевых ощущений зависят от объема вмешательства. После направленной костной регенерации в области одного зуба боли умеренные и затихают на 2-3 день. При коррекции дефекта в области нескольких зубов боль наиболее выражена в первые 2 дня и полностью проходит через 4-5 дней.
Для облегчения состояния пациентам назначаются анальгетики, для профилактики инфекционных осложнений — курс антибиотиков. В течение недели рекомендуется придерживаться правил послеоперационного режима: воздерживаться от посещения бань, тяжелых физических нагрузок, авиаперелетов, курения, приема алкоголя. В течение 3 недель после каждого приема пищи необходимо ополаскивать рот раствором антисептика.
Швы после операции снимаются на 12-14 день. В дальнейшем имплантолог предложит еще несколько раз посетить клинику для контрольных осмотров. Если направленная регенерация костной ткани была проведена одновременно с имплантацией, спустя 3-4 месяца пациенту устанавливаются протезы. Если операция проводилась отдельным этапом, дальше планируется имплантация.
Какие могут быть осложнения?
В современной стоматологии направленная регенерация костной ткани считается одной из самых безопасных методик. Частота осложнений, связанных с операцией, не превышает 1-2%.
К осложнениям, которые могут возникнуть во время процедуры, относятся:
- кровотечения,
- повреждение костных стенок лунки,
- повреждение соседних зубов.
В послеоперационном периоде самую большую опасность представляет инфицирование костного трансплантата. Такое случается, если врач допускает ошибки в наложении швов или пациент нарушает правила послеоперационного режима. Костный трансплантат становится питательной средой для болезнетворных бактерий и теряет способность к интеграции. Его приходится удалять, а всю работу переделывать заново.
Крайне редко реабилитация осложняется:
- кровотечениями из раны,
- нарушениями чувствительности в месте забора донорской ткани или в месте установки импланта.
Риски неприятностей можно свести к минимуму, если обращаться за помощью к опытному специалисту и соблюдать рекомендации в послеоперационном периоде.
Можно ли избежать направленной костной регенерации при имплантации зубов?
Если отсутствуют меньше 3 подряд идущих зубов, альтернативы нет. Пациент вынужден либо делать процедуру остеопластики, либо отказываться от имплантации в пользу съемного протезирования или установки моста.
При большом количестве отсутствующих зубов есть 2 методики, которые позволят избежать направленной костной регенерации:
- Базальная имплантация. Врач использует особую конструкцию имплантов, которую закрепляет в самом глубоком — базальном — слое челюстной кости. Этот слой практически не подвергается атрофии, поэтому не требует наращивания.
- Методы All-on-4 и All-on-6 («все-на-четырех» и «все-на-шести»). На полностью беззубую челюсть устанавливаются всего 4 или 6 имплантов — только в те места, где сохранился достаточный объем кости.

В обоих случаях импланты практически сразу покрываются протезами.
Не требующие наращивания кости методики дешевле и проще в исполнении, но в эстетическом плане уступают имплантации с остеопластикой. Поэтому, какой метод лучше применить, пациент и врач должны решать совместно — после обсуждения плюсов и минусов каждого варианта.
Имплантационные клиники в Москве
| Адрес клиники | Название | Стоимость услуги |
|---|---|---|
|
Москва, Волгоградский пр-т, 4А, 1 под., 2 эт. (м. Пролетарская) |
|
|
|
Москва, Огородный пр-д, 19к2 (м. Бутырская) |
|
|
|
Москва, Просп.Мира, 188Б корп.2
|
|
|
|
Москва, м. Баррикадная ул. Зоологическая, д. 2, под. 9 |
|
|
|
Москва, Звенигородское ш., 7 |
|
|
|
Москва, ул. Молодцова, 2а |
|